A volte possiamo avvertire a livello toracico la sensazione di aver “perso” un battito o che il cuore batta forte tanto da sembrar che “salta in gola”. Questi sono alcuni dei sintomi dell’extrasistole. Ne parliamo il dott. Fabrizio Rizzo, cardiologo.
Dott. Fabrizio quali sono le cause?
 Il cuore è costituito da quattro cavità: due superiori (gli atri) e due inferiori (i ventricoli). In condizioni normali il battito cardiaco è regolato dal nodo senoatriale, una zona di cellule specializzate che si trovano nell’atrio destro. Questo pacemaker naturale produce gli impulsi elettrici che causano il battito cardiaco. Dal nodo senoatriale, gli impulsi elettrici attraversano gli atri e arrivano ai ventricoli, facendoli contrarre e facendo loro pompare il sangue nei polmoni e nel resto dell’organismo. L’extrasistole è un insieme di contrazioni premature che iniziano nei ventricoli. Le contrazioni anomale di solito anticipano il battito normale. Spesso interrompono l’ordine normale degli eventi, perché di solito gli atri battono prima dei ventricoli. I battiti cardiaci non sincronizzati e anomali di solito sono meno efficaci nella loro azione di pompaggio del sangue nell’organismo.
Il cuore è costituito da quattro cavità: due superiori (gli atri) e due inferiori (i ventricoli). In condizioni normali il battito cardiaco è regolato dal nodo senoatriale, una zona di cellule specializzate che si trovano nell’atrio destro. Questo pacemaker naturale produce gli impulsi elettrici che causano il battito cardiaco. Dal nodo senoatriale, gli impulsi elettrici attraversano gli atri e arrivano ai ventricoli, facendoli contrarre e facendo loro pompare il sangue nei polmoni e nel resto dell’organismo. L’extrasistole è un insieme di contrazioni premature che iniziano nei ventricoli. Le contrazioni anomale di solito anticipano il battito normale. Spesso interrompono l’ordine normale degli eventi, perché di solito gli atri battono prima dei ventricoli. I battiti cardiaci non sincronizzati e anomali di solito sono meno efficaci nella loro azione di pompaggio del sangue nell’organismo.
Quali i motivi per cui si verifica l’extrasistole?
 I motivi non sono sempre chiari: le cellule dei ventricoli possono perdere la loro stabilità elettrica a causa di diversi fattori scatenanti, patologie cardiache o alterazioni dell’organismo. Anche le patologie cardiache o le lesioni possono alterare il percorso degli impulsi elettrici.
I motivi non sono sempre chiari: le cellule dei ventricoli possono perdere la loro stabilità elettrica a causa di diversi fattori scatenanti, patologie cardiache o alterazioni dell’organismo. Anche le patologie cardiache o le lesioni possono alterare il percorso degli impulsi elettrici.
L’extrasistole può essere connessa a:
alterazioni o squilibri chimici dell’organismo,
disturbi dello stomaco come l’ernia iatale od il reflusso gastroesofageo,
determinati farmaci, come i diffusi farmaci anti asma,
alcol e droghe,
aumento dei livelli di adrenalina nell’organismo, causato ad esempio dalla caffeina, dall’esercizio fisico o dall’ansia,
lesioni congenite e non del muscolo cardiaco, ipertensione o infezioni (miocardite).
Quali sono i fattori di rischio?
Il rischio di extrasistole può aumentare a causa di determinati fattori scatenanti, patologie e sostanze stimolanti:
caffeina, alcol e tabagismo
esercizio fisico,
ipertensione arteriosa,
ansia,
patologie cardiache congenite e non, coronaropatie, infarto miocardico, miocardite e cardiomiopatia.
Quali i sintomi, i rischi e quando occorre chiamare il medico?
L’extrasistole spesso rimane asintomatica, ma il paziente può avvertire una sensazione strana nel torace, ad esempio: battito che esita, palpitazioni, cuore che batte forte o che “salta in gola”, cuore che salta un battito o più battiti … Se vi sembra che il cuore perda un battito, faccia fatica a battere oppure avvertite una sensazione strana al torace, andate dal medico per capire qual è la causa dei sintomi. Il problema potrebbe essere causato dall’extrasistole ed in questo caso non ci sarebbero problemi, ma la causa potrebbe risiedere in altri disturbi, ad esempio: altri tipi di aritmia, problemi cardiaci gravi, ansia, anemia,infezioni.
Se gli episodi di extrasistole sono frequenti o se le contrazioni ventricolari premature si ripetono con una certa ricorrenza, probabilmente correte un rischio maggiore della norma di soffrire di aritmie. In rari casi, se frequenti e connesse a patologie cardiache, le contrazioni premature possono causare aritmie pericolose e addirittura la morte cardiaca improvvisa.
È possibile fare una Diagnosi ?
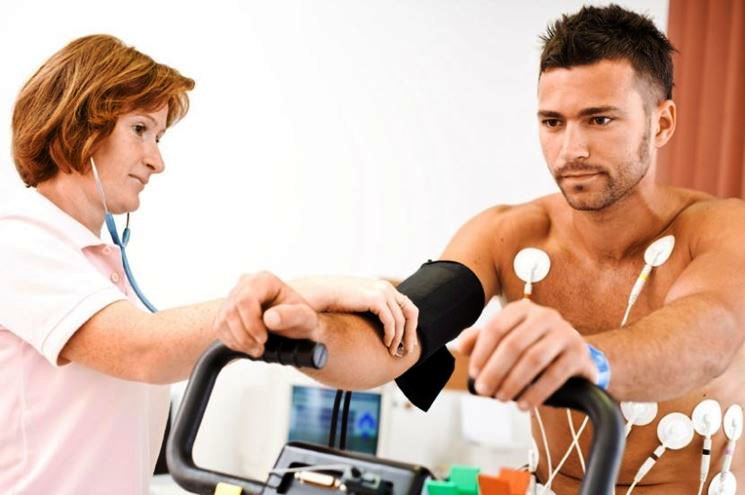 Se il medico sospetta che soffriate di extrasistole, probabilmente vi prescriverà un elettrocardiogramma (ECG). Quest’esame è in grado di scoprire se ci sono dei battiti anomali, di identificare la loro ricorrenza e la loro origine e di diagnosticare eventuali patologie cardiache a monte.
Se il medico sospetta che soffriate di extrasistole, probabilmente vi prescriverà un elettrocardiogramma (ECG). Quest’esame è in grado di scoprire se ci sono dei battiti anomali, di identificare la loro ricorrenza e la loro origine e di diagnosticare eventuali patologie cardiache a monte.
Elettrocardiogramma
Se gli episodi di extrasistole sono sporadici, può essere impossibile diagnosticarli durante l’elettrocardiogramma standard, che è un esame breve. Probabilmente dovrete usare un monitor Holter o un registratore di eventi per 24 ore o più per diagnosticare le eventuali aritmie.
Elettrocardiogramma standard. Durante l’elettrocardiogramma standard, vengono fissati diversi elettrodi (sensori) al torace e agli arti del paziente. L’elettrocardiogramma permette di registrare i segnali elettrici che attraversano il cuore. Di norma è eseguito in ambulatorio o in ospedale e dura solo pochi minuti.
Elettrocardiogramma da stress. Questo esame diagnostico usa l’elettrocardiogramma per registrare l’attività elettrica del cuore mentre il paziente cammina sul tapis roulant o fa la cyclette. Può essere utile per capire la gravità delle contrazioni ventricolari premature. Se l’extrasistole scompare o diminuisce durante l’esercizio fisico, di solito non è considerata grave. Viceversa, se l’esercizio fisico provoca l’extrasistole, ci può essere un rischio maggiore di problemi di aritmia gravi.
Monitoraggio secondo Holter. È un dispositivo portatile, che può essere messo in tasca oppure fissato al marsupio o alla cintura. Registra automaticamente l’attività elettrica del cuore su un periodo di 24 ore , quindi il medico può visualizzare il battito cardiaco su un periodo più lungo.
Registratore di eventi. Anche questo dispositivo per l’elettrocardiogramma portatile può essere messo in tasca oppure fissato alla cintura per controllare a domicilio l’attività del cuore. Quando si avvertono i sintomi si può premere un pulsante e il dispositivo stampa l’elettrocardiogramma. Il medico, quindi, può visualizzare l’andamento del battito nel momento esatto in cui si sono verificati i sintomi.
Il monitor Holter e il registratore di eventi possono essere utili per identificare la ricorrenza dell’extrasistole. Se ci sono più di tre battiti ventricolari prematuri di fila, il paziente soffre di tachicardia ventricolare, che può causare sintomi e può essere segno di una patologia grave.
Quali le cure ?
La maggior parte dei pazienti affetti da extrasistole, ma ugualmente sani, non avrà bisogno di alcuna terapia. In rari casi, se i sintomi sono frequenti e fastidiosi, dovrete sottoporvi alla terapia per poter stare meglio, tuttavia l’extrasistole di solito non è pericolosa.
In alcuni casi, se avete problemi cardiaci che potrebbero provocare aritmie più gravi, dovrete probabilmente fare qualche sforzo per evitare i fattori scatenanti e forse anche assumere farmaci.
Modifiche dello stile di vita.
Eliminare i fattori scatenanti frequenti dell’extrasistole, come la caffeina o il tabacco, può essere utile per diminuire la frequenza e la gravità dei sintomi.
Farmaci.
I betabloccanti (usati in molti casi per curare l’ipertensione e le patologie cardiache) possono far scomparire l’extrasistole. Altri farmaci, come i calcio antagonisti o gli antiaritmici, come l’amiodarone, possono essere usati se soffrite di tachicardia ventricolare o di extrasistole molto frequente che interferisce con la funzionalità del cuore causando sintomi gravi.
Se gli episodi di extrasistole sono molto frequenti e sono connessi con patologie cardiache e periodi di tachicardia ventricolare, il medico potrebbe consigliarvi una terapia per il disturbo a monte.
È possibile fare prevenzione ?
I seguenti rimedi pratici vi aiuteranno a tenere sotto controllo l’extrasistole e a migliorare la salute del cuore:
Tenete traccia dei fattori scatenanti. Se i sintomi sono frequenti, vi consigliamo di annotarli, insieme alle attività che svolgete. In questo modo probabilmente riuscirete a identificare le sostanze o le azioni in grado di provocare l’extrasistole.
Modificate le vostre abitudini. La caffeina, l’alcol, il tabacco e altre droghe ricreative sono noti fattori scatenanti dell’extrasistole. Se diminuite l’assunzione di queste sostanze o le eliminate completamente, riuscirete a diminuire i sintomi.
Tenete sotto controllo lo stress. L’ansia può provocare l’extrasistole. Se pensate che l’ansia possa contribuire al vostro disturbo, provate le tecniche di riduzione dello stress, come il biofeedback, la meditazione o l’esercizio fisico, oppure chiedete al medico se è opportuno assumere farmaci ansiolitici.
Ringraziamo il dott. Fabrizio Rizzo per la sua collaborazione.
Alberto Visalli
























